根管治療では、細菌に感染した歯髄を取り除き、根管の内部を徹底的に洗浄・消毒したうえで、
生体に適合する素材で隙間なく封鎖します。
感染源を除去し、細菌が再び侵入できないように密封することで、歯を抜かずに保存することを目指す治療です。
虫歯が進行して歯の神経(歯髄)にまで達してしまった場合、何もしなくてもズキズキとした激しい痛みが生じます。
この段階では、詰め物や被せ物で表面を修復するだけでは治りません。歯の内部にまで入り込んだ細菌を取り除かなければ、感染はさらに広がり、最終的には抜歯が必要になってしまいます。
根管治療は、こうした重度の虫歯において「抜歯を回避し、自分の歯を残す」ために行う治療です。
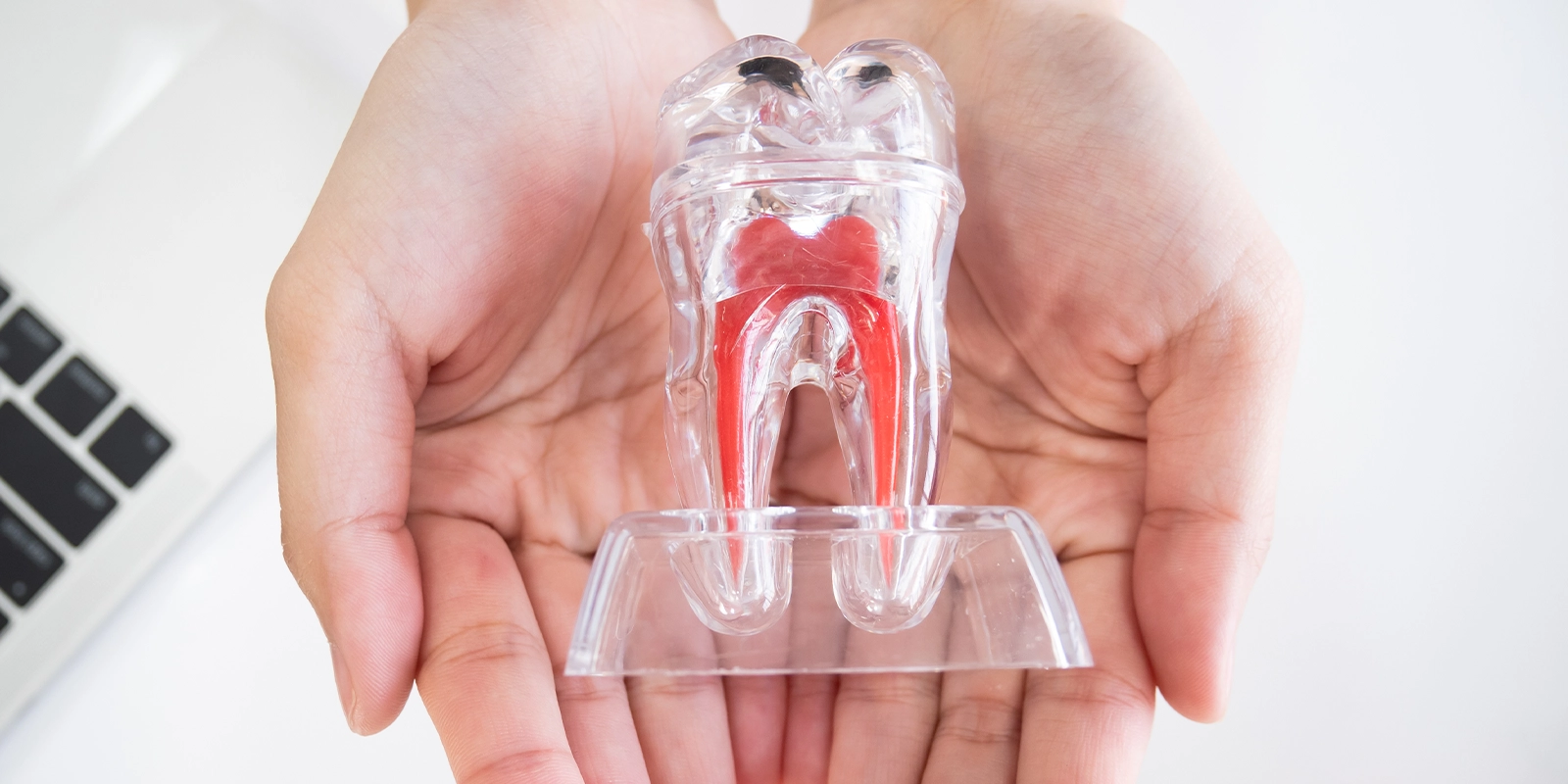
歯の内部には「歯髄」と呼ばれる組織があります。
歯髄は神経と血管で構成されており、歯に栄養を供給し、痛みや温度を感じるセンサーとしての役割を果たしています。
この歯髄が通っている細い管が「根管」です。根管は歯の根の先端まで伸びており、直径は1mm以下と非常に細く、内部は複雑に枝分かれしたり、湾曲したりしています。
根管治療では、細菌に感染した歯髄を取り除き、根管の内部を徹底的に洗浄・消毒したうえで、
生体に適合する素材で隙間なく封鎖します。
感染源を除去し、細菌が再び侵入できないように密封することで、歯を抜かずに保存することを目指す治療です。
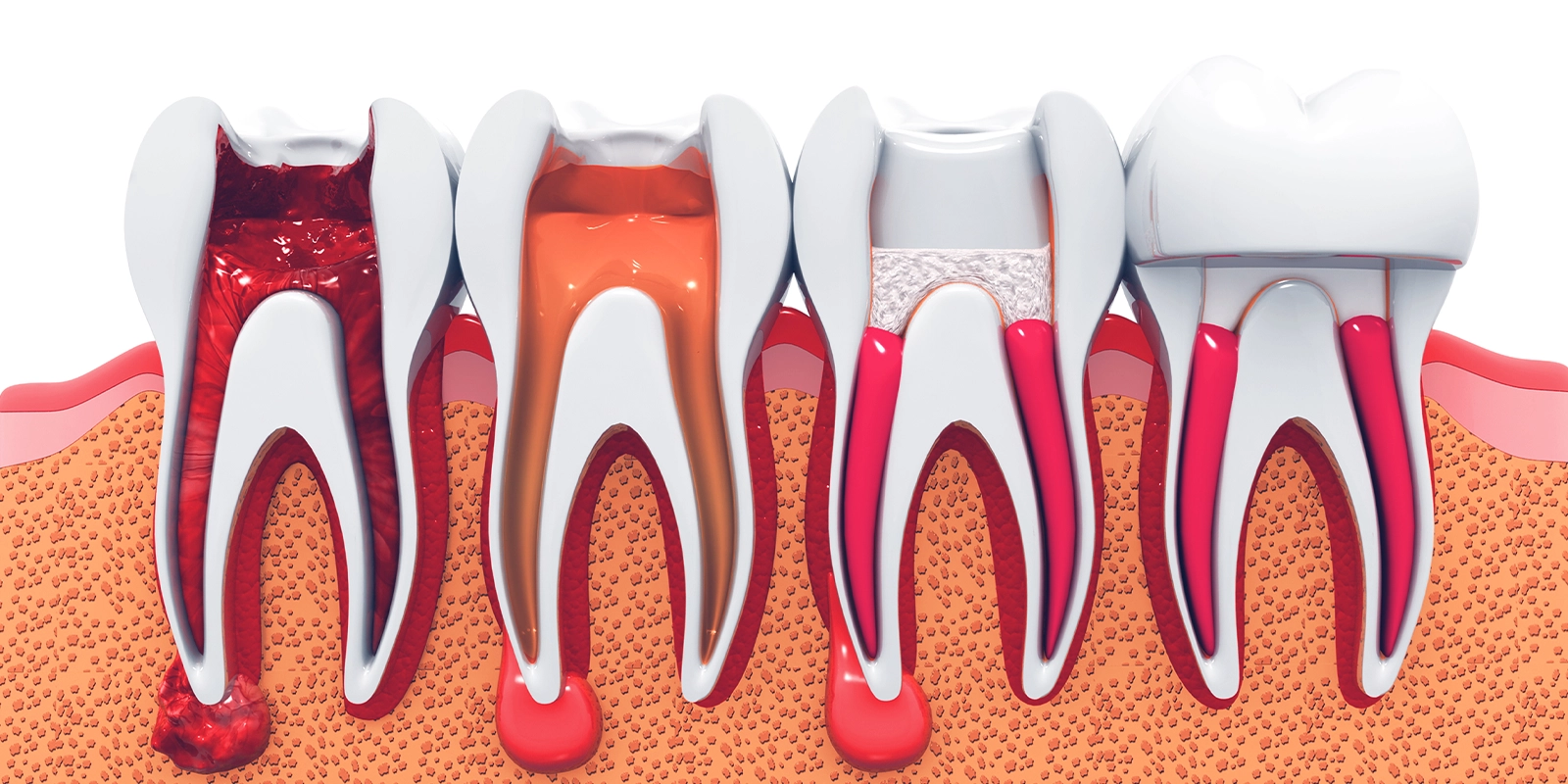
感染した歯髄を放置すると、細菌は根管を通じて歯の根の先端から顎の骨の中へと広がっていきます。
やがて根の先端に膿の袋(根尖病巣)が形成され、痛みや腫れが繰り返し起こるようになります。
この状態が長期間続くと、周囲の骨が大きく溶かされ、歯を残すことが非常に困難になります。
「神経が死んで痛みが消えた」からといって治ったわけではありません。
痛みを感じなくなっただけで、細菌の感染は静かに進行し続けています。
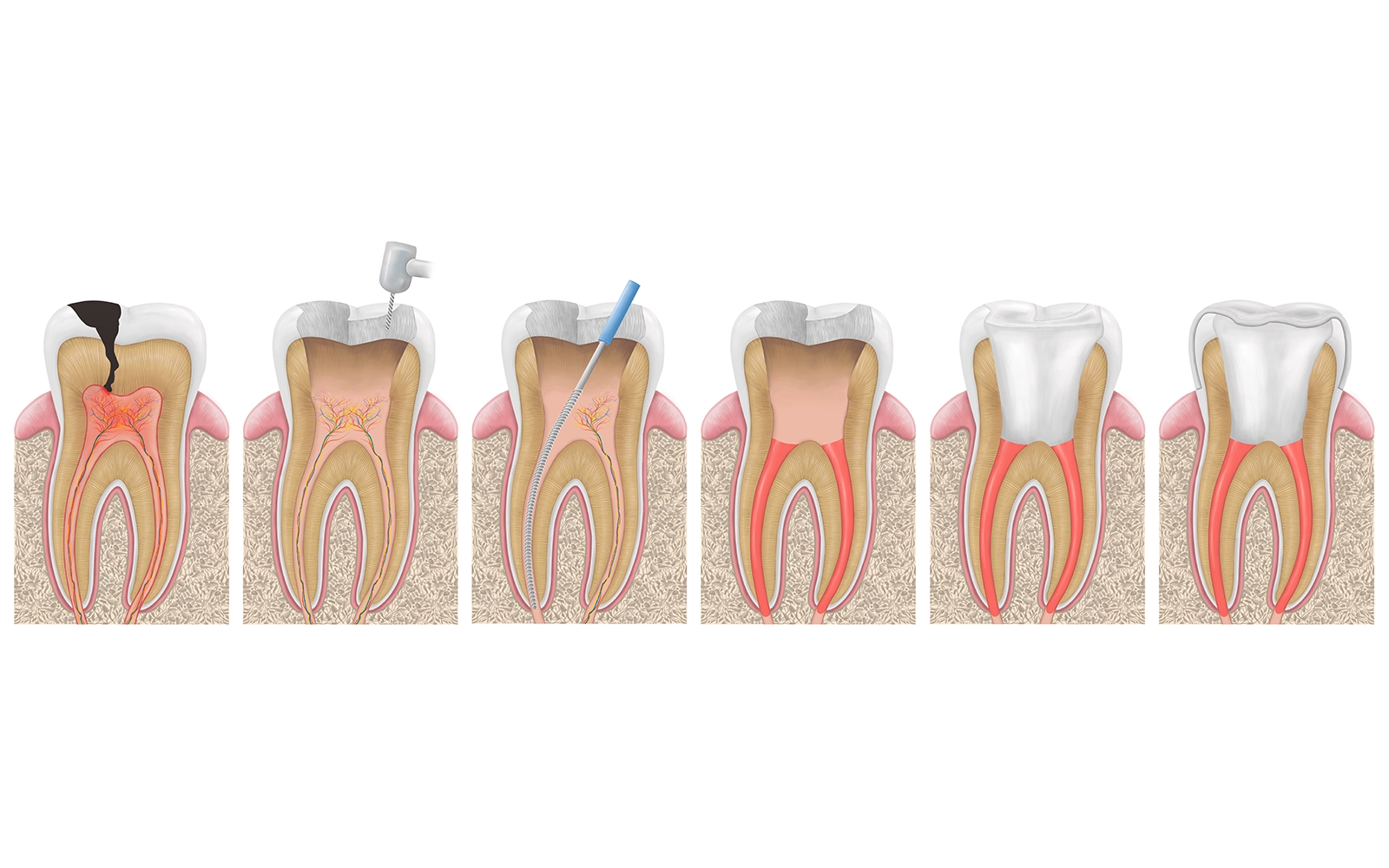
根管治療は、一般的に複数回の通院を要する
治療です。
大きく分けて「感染源の除去と洗浄」「根管の封鎖」「被せ物による修復」の3つのステップで進行します。
まず、虫歯に侵された部分を削り取り、感染した歯髄を除去します。
その後、「ファイル」と呼ばれる細い器具を使い、根管の内壁を少しずつ削りながら形を整えます。
根管を適切な形に広げることで、次のステップである洗浄液や充填材が根管の奥まで行き届くようにします。
根管の内部を消毒液で繰り返し洗浄し、残った細菌を徹底的に除去します。
根管は非常に細く、目に見えない分岐や凹凸があるため、この洗浄・消毒の工程には十分な時間と回数が必要です。
感染のコントロールが確認できた段階で、「ガッタパーチャ」と呼ばれる専用の素材を使い、根管を隙間なく封鎖します。
封鎖の精度が不十分だと、わずかな隙間から細菌が再び侵入し、再感染の原因になります。
根管充填は、根管治療の成否を左右する極めて重要な工程です。
根管治療を終えた歯は、内部が空洞になっているため、そのままでは噛む力に耐えられません。
まず、歯の根に「コア」と呼ばれる土台を立てて強度を補い、その上から型取りをして作製した被せ物(クラウン)を装着します。
ここで重要なのは、被せ物の適合精度です。
被せ物と歯の境界部分に隙間があると、そこから細菌が侵入し、せっかくきれいにした根管が再び感染するリスクがあります。
当院では、根管治療の段階から最終的な被せ物のことまで見据え、歯科医師・補綴医・歯科技工士がチームで連携しながら治療を進めています。
根管治療において最も重要なのは、根管の内部を可能な限り無菌に近い状態にし、その状態を封鎖後も維持することです。
どれだけ丁寧に感染源を取り除いても、治療中に唾液や細菌が根管内に侵入してしまえば、治療の成功率は大きく下がります。
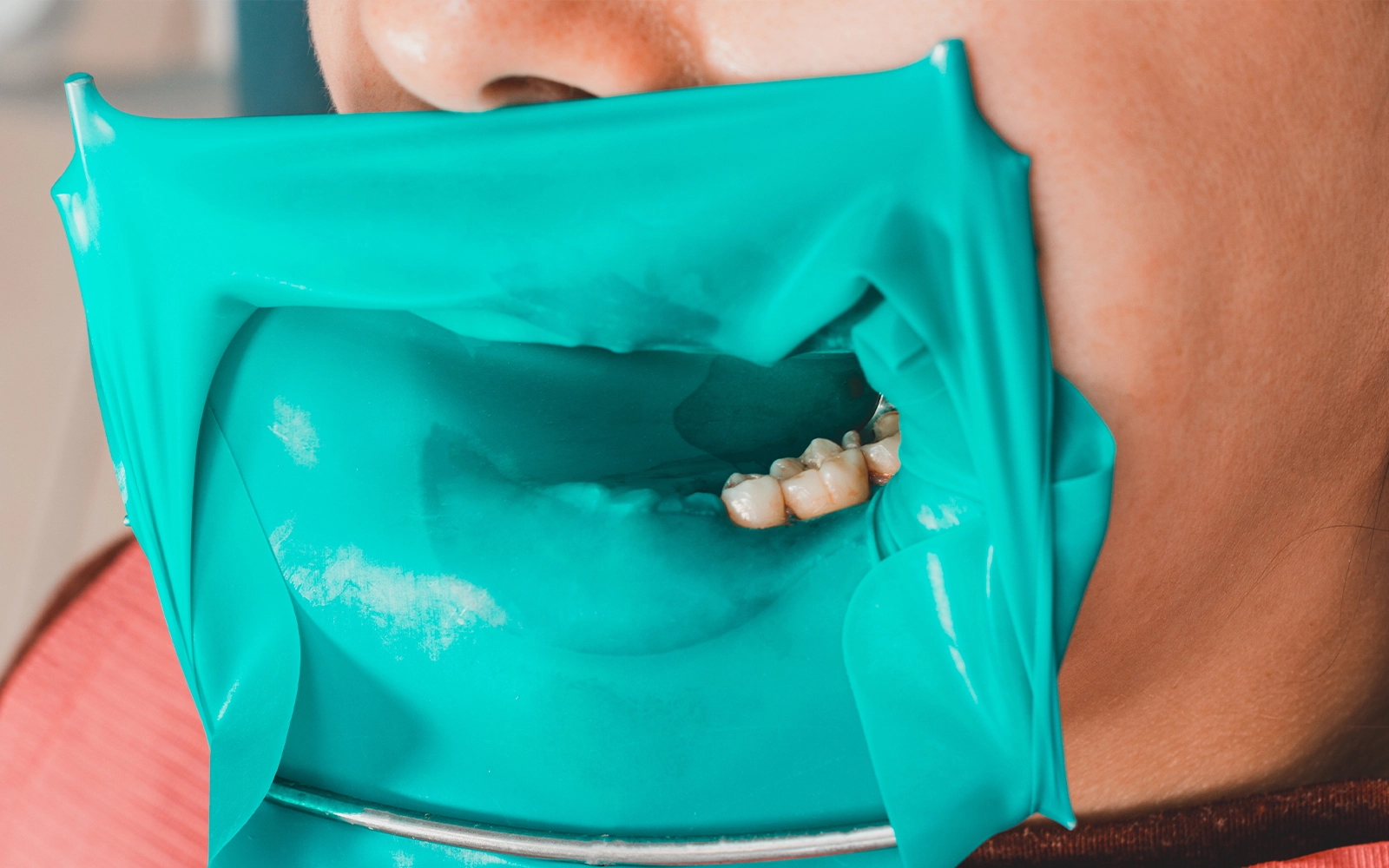
当院では、保険診療の根管治療においても、症例に応じてラバーダム(治療する歯だけを隔離するゴム製のシート)を使用しています。
ラバーダムを装着することで、唾液や口腔内の細菌が治療部位に接触することを防ぎ、清潔な環境で処置を進めることができます。
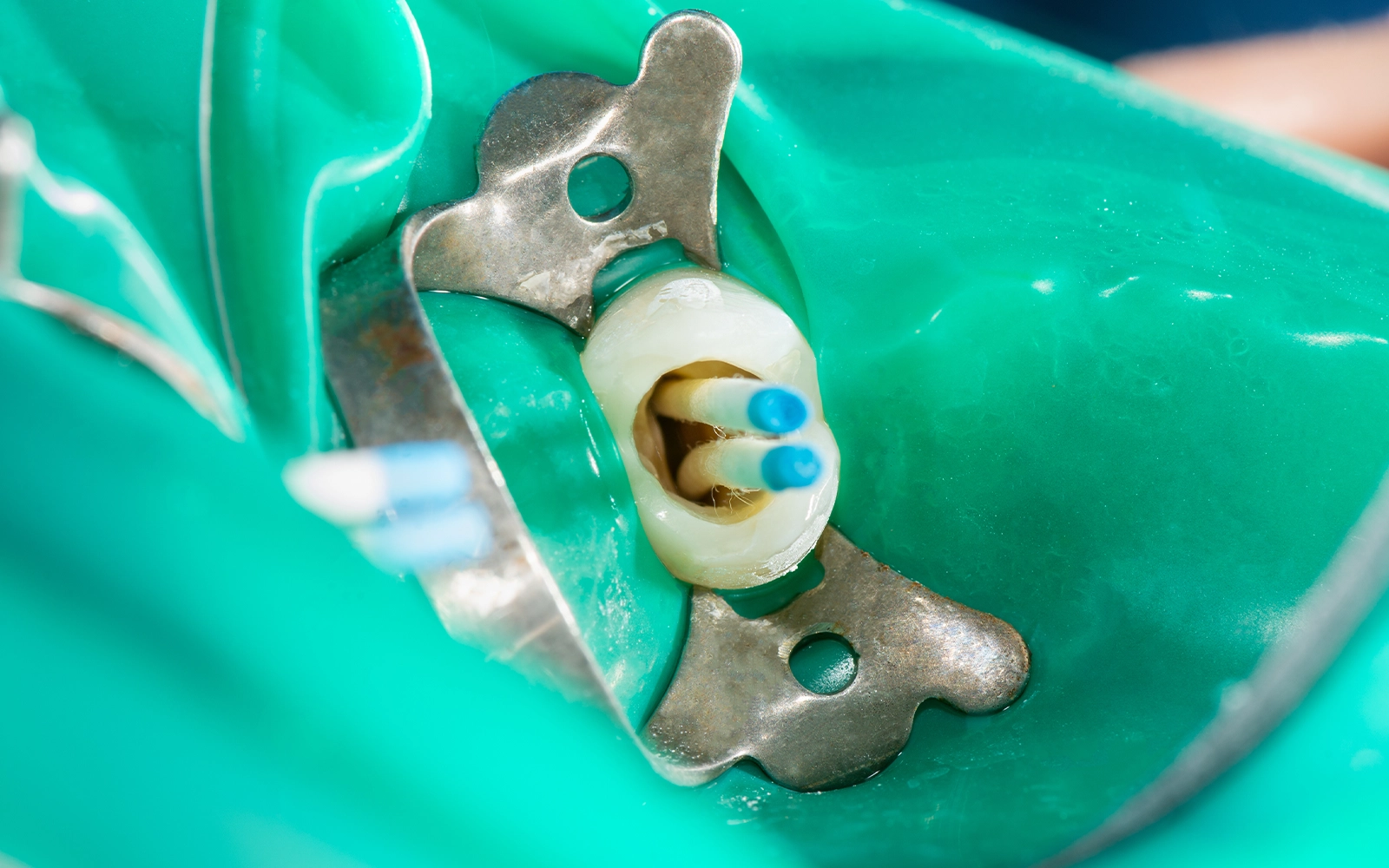
ラバーダムの
使用
根管は直径1mm以下と極めて細く、肉眼だけで正確に処置を行うことには限界があります。
当院では、保険診療でも10倍のルーペ(拡大鏡)を使用し、根管の入り口の特定、内壁の清掃状態の確認、感染源の取り残しの防止に努めています。
拡大視野で治療を行うことは、肉眼で行う治療と比べて格段に精度が上がります。
「保険診療だから必要最低限」ではなく、使える手段を最大限に活用して、一本一本の歯の治療精度を高めることが当院の方針です。

拡大鏡の
使用
根管の形態が複雑な症例や、再治療が必要な症例では、診断の難易度が高くなります。
当院では、こうした難しいケースに対して複数の歯科医師がカンファレンス形式で検討し、治療方針を決定しています。
また、根管治療は単独で完結する治療ではありません。治療後の土台の形態、被せ物の設計、噛み合わせのバランスまでを含めて、治療の最初の段階から一貫した計画を立てています。

院内
カンファレンス
根管治療を担当する歯科医師、被せ物を設計する補綴医、そして技工物を作製する院内技工所の歯科技工士がそれぞれの専門性を持ち寄り、連携して治療にあたることで、根管治療後の長期的な安定を目指しています。

保険診療の根管治療でも、ルーペやラバーダムを用いて可能な限りの精度を追求しています。
しかし、保険診療には使用できる機材や確保できる治療時間に制約があることも事実です。
根管の形態が複雑に湾曲している場合、非常に細い根管が複数存在する場合、過去の根管治療で再び感染が起きた再治療のケースなど、通常の手法では対応が難しい症例があります。
こうした難症例に対して、より高い成功率を目指すための選択肢が「マイクロ根管治療」です。
マイクロ根管治療で使用する歯科用顕微鏡(マイクロスコープ)は、治療部位を20〜30倍に拡大して観察できます。
保険診療で使用するルーペ(10倍程度)と比べ、はるかに高い倍率と照明で根管内部を照らし出します。
この高倍率・高照度の視野によって、次のようなことが可能になります。
つまり、「見えていなかったから対処できなかった」問題に対して、マイクロスコープは根本的な解決手段となります。
マイクロ根管治療では、ラバーダム防湿とCT撮影をすべての症例で標準的に実施します。
CT撮影によって根管の三次元的な形態を事前に把握することで、どこに何本の根管があるか、どの程度湾曲しているか、病変の範囲はどこまで広がっているかを正確に診断できます。
従来の二次元的なレントゲンだけでは見えなかった情報が得られるため、より正確な治療計画の立案が可能になります。
マイクロ根管治療では、1回の治療に約90分を確保しています。
高倍率で精密に処置を進めるためにはどうしても時間がかかりますが、急いで処置を進めることによる取り残しや不十分な清掃を防ぐことができます。
十分な時間を確保することで、結果として通院回数は保険診療よりも少なくなる傾向があり(一般的に2〜4回程度)、再治療が必要になるリスクも大幅に軽減されます。
マイクロ根管治療では、根管充填の際に使用する封鎖材や、その後の土台(コア)に使う素材についても、より密閉性と耐久性に優れたものを選定しています。
根管充填の密閉度が高いほど細菌の再侵入リスクは低下し、歯質と親和性の高い土台素材を使うことで、神経を失った歯の強度をできる限り補うことができます。

根管治療後、数日間は治療した歯に違和感や軽い痛みを感じることがあります。
これは処置によって根の先端周囲の組織に刺激が加わったためで、多くの場合は自然に治まります。
痛み止めで対応できる程度のものがほとんどですが、強い痛みや腫れが続く場合には早めにご連絡ください。
また、最終的な被せ物が入るまでの間は、仮の詰め物やフタで歯を保護しています。
硬いものを噛んだり、粘着性の強い食べ物を食べたりすると、外れたり歯が割れたりする可能性があるため、治療中の歯ではできるだけ噛まないようにしてください。
根管治療で神経を取り除いた歯は、痛みのセンサーが失われた状態です。
そのため、たとえ被せ物の下で虫歯が再発しても、痛みとしては気づきにくくなります。
気づかないうちに虫歯が進行し、歯を支える骨にまで感染が広がってしまうケースもあります。

だからこそ、根管治療後は定期的な検診でレントゲンやCTによるチェックを受け、問題がないかを確認し続けることが重要です。
日々のブラッシングやフロスによるセルフケアと、プロによる定期メンテナンスの両方を継続することが、治療した歯を長く使い続けるための条件になります。

